肠息肉是否会癌变是公众普遍关心的健康问题。医学上,并非所有肠息肉都会发展成癌症。大部分肠息肉是良性的,其癌变风险主要与类型、大小、数量及病理分级有关。其中,腺瘤性息肉需要重点关注,其癌变过程通常是长达数年甚至更久的渐进式演变,例如直径较大、含有绒毛状结构或存在高级别上皮内瘤变的息肉风险相对更高。目前,肠镜检查及病理活检是筛查和诊断的金标准,能够直观观察形态并确定性质。
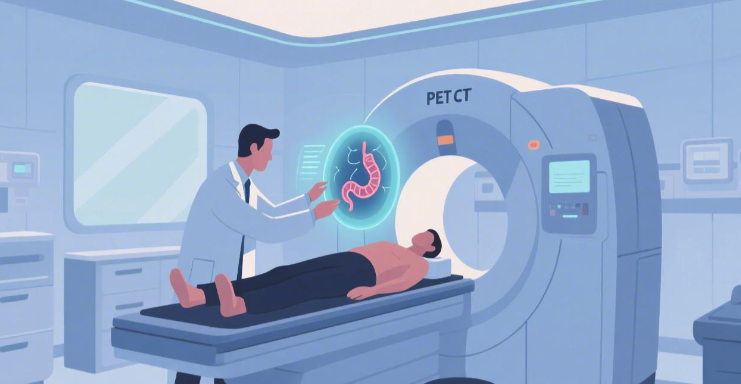
在传统结构检查之外,以PET/CT为代表的核医学技术,正从“功能和代谢”层面为肠息肉的风险评估提供补充信息。其原理是利用肿瘤细胞通常代谢旺盛的特点,通过示踪剂(如18F-FDG)在影像上显示代谢异常增高的区域。这有助于在息肉形态发生明显改变前,识别出代谢异常活跃的病灶,为临床评估其生物学行为提供新线索。不过,核医学检查并非肠息肉的常规筛查手段,其价值主要体现在特定场景,如对已确诊肿瘤患者进行分期、评估治疗后疗效、监测肿瘤标志物升高但常规检查阴性时的可疑复发等,尤其对家族性腺瘤性息肉病等高危人群的风险评估具有参考意义。
总体而言,核医学在肠息肉癌变风险管理中扮演着“侦察兵”和“评估者”的角色,它从功能代谢角度提供额外信息,与肠镜的形态观察、病理的定性诊断形成有益互补。但必须明确,预防肠癌的核心策略依然是基于肠镜的规范筛查、对高危息肉的及时干预以及严格的定期随访。技术是辅助工具,科学的健康管理意识与行为才是防控的关键。