内照射辐射剂量计算是核医学诊疗一体化的核心物理基础,其发展历程反映了核技术在医学应用中的不断深化。从20世纪40年代至今,该领域经历了从宏观经验估算到微观精准预测的根本性变革。
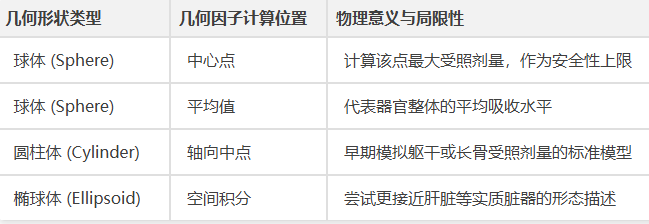
早期(1940s-1960s)剂量计算高度依赖简化模型。Marinelli和Quimby等人提出的β剂量率计算公式及基于几何因子的γ射线估算方法,为甲状腺治疗等早期核医学应用提供了关键安全参考,但无法体现个体差异。
随着核医学发展,美国核医学会(SNM)于1965年成立医疗内照射剂量委员会(MIRD),建立了标准化的MIRD体系。该体系通过引入S因子,将物理参数与生物动力学解耦,并利用奥克里奇国家实验室(ORNL)开发的“样式模体”作为标准解剖参考,推动了剂量计算的规范化。
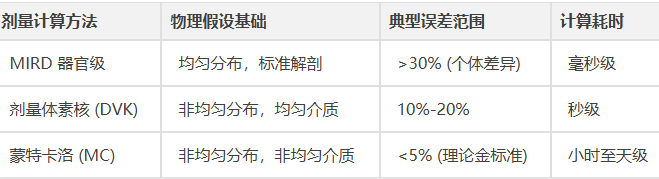
21世纪以来,定量SPECT/CT和PET/CT的普及使个体化剂量计算成为可能。剂量体素核(DVK)技术实现了快速评估,而蒙特卡洛(MC)模拟则成为考虑组织非均匀性的剂量计算“金标准”。计算模体也从体素模体(如ICRP 110号出版物)演进至更精确的网格模体(ICRP 145号出版物)。
当前,以177Lu为代表的治疗核素凸显了个体化剂量学的挑战,其药代动力学差异显著影响疗效与安全。同时,α粒子治疗(如Ac-225、Ra-223)推动了微剂量学发展,以应对细胞尺度的随机能量沉积效应。
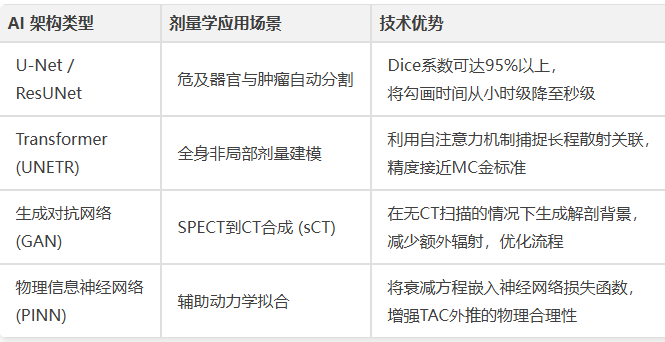
人工智能正在重塑剂量学流程。深度学习模型(如U-Net、Transformer)已应用于器官自动分割、快速剂量映射及跨模态影像合成,在提升精度的同时极大缩短了计算时间,推动核医学迈向以吸收剂量为导向的精准医疗新时代。